 تهیه کننده : دکتر مختار ویسی
تهیه کننده : دکتر مختار ویسی
باربیتوراتها (مثلاً نمبوتال و سکونال Nembutal& Seconal )
مصرف باربیتوراتها در مقادیر خیلی زیاد در حافظه و تصمیمگیری اختلال ایجاد میکند. ونیز میتواند مرگبار باشد. به همین دلیل، معمولاً در خودکشیها از باربیتوراتها استفاده میشود. قطع ناگهانی باربیتوراتها میتواند باعث سکته شود. به خاطر اعتیادآور بودن آنها و تسکین نسبی ناشی از مصرف بیش از حد آنها نیز بوده که امروزه به جای آنها از آرامبخشها استفاده میشود.
اثرات دارویی باربیتوراتها عبارتنداز: ۱) مشکل تنفسی، ۲)اغماء ۳) مرگ احتمالی.
آرامبخشها (مثل والیوم Valium، زاناکس Xanax و میلتاون Miltown):
این داروها اضطراب را کم کرده و آرامش ایجاد میکنند و معمولاً برای آرام کردن افراد مضطرب و عصبی تجویز میشوند. قطع مصرف آنها نیز میتواند نشانههای ترک ایجاد کند.
داروهای استنشاقی (حلالهای فرار و افشانهها):
در سالهای اخیر افزایش چشمگیری در استنشاق حلالهای صنعتی و افشانهها، به منظور ایجاد احساس مستی پیدا شده است.
حلالهای فرار عبارتنداز: بنزین، رقیق کنندهی رنگ (تینر) محلولهای شوینده، چسب و تمیزکننده لاک ناخن. هیدروکربنها مواد شیمیایی روانگرداناند. افشانهها، مانند رنگهای افشانهای حاوی گونههای سمی الکلاند. مصرف کنندگان معمولاً این ماده را گرم و بخار آن را از راه دهان یا بینی استنشاق میکنند. تعداد کسانی که دچار سوء مصرف مواد استنشاقیاند چندان زیاد نیست، اما به علل زیر توجه به آنها ضرورت دارد:
1)آثار حاد استنشاق این مواد مشابه مستی الکل است.
2) سوءمصرف کنندگان بسیار جواناند (حتی پسربچههای ۷ ساله دیده شده که چسب یا بنزین استنشاق میکنند.
3) بعضی از این حلالها ممکن است آسیب مغزی نورولوژیک دایمی ایجاد کنند. مصرف این مواد در مدارس ابتدایی و دبیرستانها رو به افزایش است (مصرف کنندگان معمولاً زیر سن ۱۴ سال هستند).
4)بعضی از این داروها توهمزا ولی بسیار تضعیف کنندهی اعصاب مرکزی هستند.
5) در بین بعضی از بچهها که افسرده، نفعالی، پرخاشگر و دارای سابقهی بزهکاری هستند دیده میشود.
مواد افیونی (opiates):
1)تریاک و مشتقات آن (کدیین، هرویین، مورفین) ۲) متادون
تریاک و مشتقات آن که مجموعاً به نام مواد افیونی خوانده میشوند. داروهایی هستند که از راه کند کردن فعّالیّت دستگاه عصبی مرکزی سبب میشوند احساسهای بدنی و توان پاسخ دادن به محرکها کاهش یابد. این داروها را معمولاً داروهای مخدر (narcotic) مینامند، اما مواد افیونی اصطلاح صحیحتری است چون اصلاح «مواد مخدر» به روشنی تعریف نشده است و داروهای غیرمجاز گوناگونی را دربرمیگیرد. مواد افیونی به خاطر خاصیت دردزدایی مصرف پزشکی دارند، اما به علت اثری که در تغییر خلق و خو و کاهش اضطراب دارند، مصارف غیرقانونی فراوانی پیدا کردهاند. رایجترین داروهای افیونی، مورفین و هرویین هستند که اثرات بسیار قوی دارند. بیشترین مصرف غیرمجاز مواد افیونی به صورت هرویین است چون غلظت آن بیشتر است. سوء استفاده از مواد افیونی یا وابستگی به آنها معمولاً به دنبال دورهای از مصرف چند دارویی Polydraug use به وجود میآید.
کدیین که عنصر متداول در نسخههای پزشکی است دردزدا و ضد سرفه است و دارای اثرات نسبتاً ملایمی است.(حداقل مقادیر کم آن)
هرویین از طریق تزریق، دود کردن، یا استنشاق مصرف میشود. فرد معتاد ظرف یکی دو دقیقه پس از تزریق وریدی آن «سرخوش thrill» یا «نشئه fixed» در خود احساس میکنند. تغییرات حاصل از خلق و خو یعنی احساس سرخوشی و کاهش اضطراب ناشی از تجربهی این دارو است که سبب میشود افراد شروع به مصرف این ماده کنند. هرویین بسیار اعتیادآور است. تا جایی که حتی مصرف کوتاه مدّت آن نیز میتواند وابستگی جسمی ایجاد کند. پس از مدتی دود کردن یا استنشاق هرویین، شخص به مرحلهی تحمل دارو پا مینهد و از این به بعد هرویین دیگر تأثیر لذتبخشی سابق را ندارد. زیرا از راه «استنشاق» کندتر جذب میشود چون باید از درون غشاء مخاطی بینی بگذرد و سپس به رگهای خونی زیر آن برسد. بنابراین، شخص برای دستیابی به لذّت سابق، ممکن است به تزریق زیرجلدی و سپس به تزریق وریدی روی آورد. همین که تزریق وریدی شروع شد، مقدار هرویین مصرفی باید بیشتر و بیشتر شود تا ایجاد سرخوشی کند، و همگام با آن، ناراحتیهای بدنی ترک دارو نیز شدیدتر میشود. بنابراین، انگیزش بیشتر برای ادامه مصرف دارو ریشه در نیاز به اجتناب از درد و ناراحتی جسمی دارد.
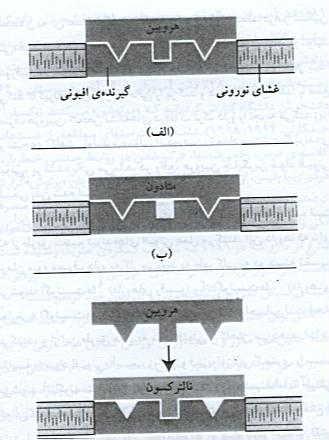
شکل مولکولی مواد افیونی شبیه گروهی از انتقال دهندههای عصبی به نام آندورفینها است. اندورفینها افیونهای طبیعی هستند که عمدتاً شلیک سلولهای عصبی را تحریک میکنند. اندورفینها از بدن در برابر درد محافظت میکنند و احساسات لذتبخش را افزایش میدهند. سطح آندورفینها در دوندگان مسافت طولانی، زنان در حال زایمان و اشخاصی که در شوک تصادفات به سر میبرند، افزایش مییابد. افیونها (مانند هرویین و مورفین) شکل مولکولیشان آنقدر به انتقال دهندهی عصبی نزدیک است که انگار کلیدهای همان قفلهای گیرنده هستند.
افیونها (هرویین و مورفین) با چسپیدن به آن دسته از گیرندههای افیونی که پُر نشدهاند درد راتسکین میدهند (یعنی کار مواد طبیعی در مغز را تقلید میکنند). انکفالین که نوعی آندورفین است، علت اعتیادآوری دردزاهایی نظیر مورفین را آشکار کرده است. در شرایط طبیعی انکفالین به برخی گیرندههای افیونی پیوند میخورد. مورفین با چسبیدن به گیرندههای خالی مانده، درد را میزداید. مصرف مکرر هرویین موجب کاهش تولید آندورفین (انکفالین) و خالی ماندن گیرندههای افیونی میشود. در این حال برای پُر کردن گیرندههای خالی مانده و کاهش درد نیاز به مورفین بیشتر است. اگر به بدن نرسد، گیرندههای افیونی خالی مانده و نشانههای دردناک ترک اعتیاد آشکار میشود. در واقع، هرویین جایگزین مواد افیونی طبیعی بدن شده است.
وقتی مواد افیونی مغز را ترک میکنند، سطح تحریک سیناپسهای تأثیر پذیرفته کمتر از حد معمول میشود. شخص تا چند ساعت بعد از مصرف ماده افیونی، احساس شنگولی و بیدردی میکند واشتهایش برای غذا و سکس افزایش مییابد. به همین دلیل مواد افیونی به شدت اعتیادآورند و قطع مصرفشان، نیاز و ترک دردناکی ایجاد میکند.
اثرات دارویی هرویین عبارتنداز:
۱) احساس بهزیستی، ۲) احساس سرخوشی، ۳) کاهش اضطراب.
خطرات مصرف هرویین بسیار است:
1)افرادی که زیاد هرویین مصرف میکنند به طور متوسط در ۴۰سالگی میمیرند،
2) احتمال مرگ بر اثر خفگی ناشی از افت عملکرد مرکز تنفسی مغز،
3)احتمال مرگ بر اثر یک بار مصرف زیادهی هرویین،
4) تباهی شدید زندگی فردی و اجتماعی،
5) کارهای غیرقانونی به خاطر تأمین هزینه دارو،
6) خطر ابتلا به ایدز (نشانگان نارسایی اکتسابی دستگاه ایمنی)، هپاتیت (التهاب کبد)،
و سایر عفونتهای ناشی از تزریق غیربهداشتی مثلاً استفادهی مشترک از سوزن و سرنگ در بین کسانی که دارو به خود تزریق میکنند، راه بسیار سهلی برای ابتلا و پخش ویروس ایدز است.
درمان نگهدارنده
به طور کلی داروهایی که برای درمان مواد افیونی به کار میروند به دو دسته تقسیم میشوند:
1) اگونیستها (agonists): داروهای رقیب (متادون metadone، بوپرنورفین، buprenorphine، ولوومتادیل، levomethqal.
2) آنتاگونیستها (antagonists): داروهای معارض (نالترکسون naltrexone).
آگونیستها به گیرندههای افیونی چسبیده، احساس لذت ایجاد میکنند، و از این طریق میل به مواد افیونی را کاهش میدهند. اما در مقایسه با مواد افیونی،آسیب روانی و فیزیولوژیایی کمتری را سبب میشوند. متادون معروفترین داروی آگونیست در معالجهی افراد معتاد به هرویین است. (این دارو، هم میل به هرویین را کاهش میدهد و هم نشانههای ترک دارو را). این ماده خود اعتیادآور است. اما در مقایسه با هرویین آسیب روانی کمتری ایجاد میکند و از لحاظ جسمی کمتر زیانبار است. وقتی در هر وعده، مقدار کمی متادون را از راه دهان مصرف کنند میل به هرویین را فرومینشاند و از بروز نشانههای ترک اعتیاد جلوگیری میکند.
آنتاگونیستها نیز به گیرندههای افیونی میچسبند اما به طریقی آن گیرندهها را فعال نمیسازند. بلکه آنها را مسدود میکنند و مانع از دسترسی مواد افیونی به آنها میشوند. به این ترتیب،دیگر احساس لذتی وجود ندارد و میل به مصرف نیز برآورده نشده است.
نالترکسون، که داروی آنتاگونیست است، گیرندههای افیونی را مسدود میکند به نحوی که هرویین نمیتواند به آنها دسترسی یابد (مانع از عمل هرویین میشود زیرا میل ترکیبی آن با گیرندههای افیونی بیش از خود هرویین است) به این ترتیب دیگر احساس لذتی وجود ندارد و میل به مصرف نیز برآورده نشده است. هر چند اثربخشی آن در درمان اعتیاد به هرویین هنوز به اثبات نرسیده است. ولی جالب است که میل به الکل را کاهش میدهد. الکل موجب آزاد شدن اندروفینها میشود و نالترکسون با مسدود کردن گیرندههای افیونی، اثرات ناخوشایند و در نتیجه میل به مصرف آن را کاهش میدهد.
3) متادون methadone و بوپورنورفین و لوومتادیل از دو راه تجویز میشوند.
1) جانشین سازی متادون: در این روش، معتاد مقدار معینی متادون – که از راه دهان تجویز میشود- دریافت میکند. این مقدار بعداً در عرض یک دورهی چند روزه به تدریج قطع میشود.
2) درمان نگاهدارنده متادون: در این روش متادون برای مدت نامحدودی تجویز میشود. درمان نگهدارنده در بیماران معتادی صورت میگیرد که قادر به پرهیز از مواد افیونی نیستند.
افرادی که از مصرف هرویین به یکی از این داروها (متادون، بوپرنورفین و لوومتادیل) روی میآورند میتواند ولع جسمی حاد خود را برای مواد افیونی ارضاءکنند امّا تدریجاً از وابستگی روانی ناتوان کننده خود به هرویین رهامیگردند.
متادون برای سمزدایی کوتاه مدت (۷ تا ۳۰ روزه)، سمزدایی بلندمدت (تا ۱۸۰ روز) و درمان نگهدارنده (درمان پس از ۱۸۰ روز) افراد وابسته به مواد افیونی مورد استفاده قرار میگیرد. استفاده از درمان نگهدارنده غالباً برای تمام عمر است.
مزایای استفاده از درمان نگاهدارنده با متادون
– عضویت در برنامهی متادون ۷۰درصد خطر مرگ را کاهش میدهد.
– مصرف غیرمجاز مواد افیونی و سایر مواد مورد سوءمصرف را کاهش میدهد.
– فعالیت جنایی را کمتر میکند.
-خطر تمام انواع بیماری عفونی، بخصوص HIV و هپاتیت B را پایین میآورد.
– در زنان حامله، خطر بیماری و مرگ و میر نوزادان را کاهش میدهد.
پاپرنورفین: یک داروی ضد درد است که برای مصرف درد متوسط تا شدید پذیرفته شده است. باپرنورفین با دوز ۸ تا ۱۶ میلیگرم در روز به نظر میرسد که مصرف هرویین را کاهش میدهد. اثرات ضد درد آن گاهی در مداوای درد مزمن، زمانی که داروهای با اثر اعتیاد کمتری بیتأثیرند، مورد استفاده قرار میگیرد.
لوومتادیل: برای درمان نگاهدارنده بیماران وابسته به مواد افیونی مورد استفاده قرار میگیرد. برای سمزدایی یا ضددرد استفاده ندارد.
ب) داروهای محرک
داروهای محرک موادی هستند که هشیاری و برانگیختگی کلی را افزایش میدهند (فعالیت دستگاه عصبی مرکزی را زیاد میکنند). این داروها ساختمان شیمایی متفاوتی دارند و همگی ایجاد نشئه میکنند.
این داروها مقدار پیکهای عصبی تکآمین (نوراپی نفرین، اپینفرین، دوپامین و سروتونین) را در سیناپس افزایش میدهند. اثر آنها مانند آن است که همهی نورونهایی که هرکدام یک تکآمین ترشح میکنند یکجا شلیک کنند. نتیجه برانگیختگی همزمان جسمی و روانی است: از نظر جسمی با افزایش ضربان قلب و فشار خون، و از نظر روانی با هشیار کردن بیش از حد فرد.
رایجترین محرکها عبارتنداز:
۱)آمفتامینها، ۲)کوکایین، ۳)۳ و ۴- متیلن دیوکسی متامفتامین (MDMA) یا (اِکستِسی (XTC، ۴) کافئین، ۵) نیکوتین.
1)آمفتامینها: محرکهای نیرومندی هستند که با نامهای تجاری از قبیل متدرین، دکسدرین، و بنزدرین فروخته میشوند و در افواه به اسپید (speed)، آپرز (uppers) و بنیس (bennies) شهرت دارند. گاهی به آنها «قرصهای نیروزا» یا «نشاطآور» هم گفته میشود. افزایش هشیاری و کاهش احساس خستگی و ملال از اثرات فوری مصرف اینگونه داروها است. لذا انگیزه اصلی مصرف آمفتامینها مثل سایر داروها توانایی تغییر خلق و افزایش اعتماد به نفس میباشد. علاوه بر آن، از این داروها برای افزایش انرژی،بیدار ماندن یا کم کردن وزن استفاده میشود. غالباً به شکل قرصهای رژیمی تجویز میشوند. این داروها چون موجب آزاد شدن دوپامین میشود میزان فعالیت و احساسات لذتبخش مصرف کننده را زیاد میکنند. اما پس از زایل شدن اثرهای تحریکی آمفتامینها، یک دورهی افت جبرانی به وجود میآید که طی آن مصرف کننده احساس افسردگی، بیقراری و خستگی میکند و ممکن است به مصرف بیشتر دارو وسوسه شود. تحمل به سرعت افزایش مییابد و مصرفکننده برای دستیابی به اثر دلخواه روز به روز به مقدار بیشتری نیاز پیدا میکند.
وقتی تحمل دارویی به مرحلهیی برسد که دیگر مصرف آن به صورت خوراکی مؤثر نشود، بسیاری از مصرفکنندگان، به تزریق وریدی روی میآورند. تزریق وریدی مقادیر زیاد آمفتامین، بلافاصله احساس خوشایند «روشنی flash» یا «نشئه rush» ایجاد میکند.سرانجام با مصرف بیشتر تحریکپذیری و احساس ناراحتی به وجود میآید، که تنها با تزریق بیشتر دارو از بین میرود. اگر این زنجیره تا چند روز و هر چند ساعت تکرار گردد، سرانجام به احساس کوفتگی، خوابی عمیق و به دنبال آن دورهیی از بیحالی و افسردگی منجر میشود. مصرف کنندهی آمفتامین ممکن است برای رهایی از این ناراحتی به الکل یا هرویین رو کند.
اثرات دارویی مفتامینها عبارتنداز:
۱) افزایش هشیاری،
2) کاهش احساس خستگی و ملال،
3)خوابآلودگی،
خطرات مصرف آمفتامینها عبارتند از:
۱) تباهی جدی سلامت جسمی و روانی،
2)مسمومیت: شامل بیاشتهایی، عصبانیت، بیخوابی، لرزش، تحریکپذیری و کاهش وزن.
3) و در موارد مصرف زیاد پسیکوز شبیه به اسکیزوفرنی یا توهمات با نشانههای: هذیانهای تعقیب و توهمهای دیداری یا شنیداری.
۲)کوکایین یا کوک: مادهای است که از برگهای خشک گیاه کوکا به دست میآید و مثل سایر داروهای محرک موجب افزایش انرژی و اعتماد به نفس میشود. کوکایین شخص را بذلهگو و بیش از حد گوش به زنگ و هشیار میسازد. کوکایین معمولاً از بینی استنشاق شده (و معمولاً همراه با مرفین و هرویین مصرف میشود) یا به شکل پودر کریستال تزریق میشود. و یا میتوان به صورت محلول در آورد و مستقیماً به ورید تزریق کرد. در این روش مصرف میتواند حملهی قلبی، سکته مغزی، یا حملهی مغزی ایجاد کند.
همچنین میتوان آن را به صورت ماده سوختنی به نام کراک (crock) درآورد و دود کرد و اعتیادزایی آن بیش از هرویین، باربیتوراتها و الکل است. تأثیر دارو ضمن چند دقیقه از بین میرود و مصرف کننده ناگزیر است مرتباً دوز دارو را تکرار کند. کوکایین نزد برخی از ورزشکاران و افرادی که در دنیای هنر و نمایش فعالیت دارند مقبولیت دارد،و به صورت داروی با اشتهاری درآمده است.
کوکایین در نواحی مغزی که سیناپسهای دوپامین آنها زیاد است مثل منطقهی قدامی و ncleus accrmbens متمرکز میشود. آنچه در باز جذب عادی رخ میدهد. سلول عصبی منتقل کننده، دوپامین آزاد میکند و دوپامین با چسبیدن به گیرندههای دوپامین در سلول عصبی گیرنده، این سلول را تحریک میکند. پس از چسبیدن، دوپامین برای آزاد شدن دوباره به سلول منتقل کننده برمیگردد. اتفاقی که بر اثر وجود دوپامین در سیناپس رخ میدهد. کوکایین به پمپهای جذب کننده میچسبد و جلوی جذب دوپامین موجود در سیناپس را میگیرد. در نتیجه دوپامین موجود در سیناپس بیشتر شده و گیرندههای دوپامین بیشتری فعال میشود.
آثار مولکولی کوکاین: الف) تکانهی عصبی موجب آزاد شدن پیکهای عصبی میشود که پیام را از طریق سیناپس به نورون دریافت کننده میرساند. سپس بعضی از پیکهای عصبی مجدداً جذب نورون فرستنده پیام میشوند (فرایند بازگیری)، و بقیه تجزیه شده و نافعال میگردند (فرایند تجزیه). ب) کوکایین مانع از بازگیری سه پیک عصبی (دوپامین، سروتونین، و نوراپی نفرین) میشود. همان موادی که در تنظیم خلق و خو دخالت دارند. جلوگیری از بازگیری این سه پیک عصبی توسط کوکایین سبب میشود اثر طبیعی آنها تقویت شود. به ویژه، افزایش دوپامین با احساس سرخوشی ارتباط دارد. با این حال مصرف طولانی مدت کوکایین موجب کاهش این پیکهای عصبی میشود، زیرا از بازگیری آنها برای استفادهی بعدی جلوگیری میکند به این معنا که تجزیهی آنها در بدن بر سرعت تولید آنها پیشی میگیرد. با تهی شدن ذخیرهی طبیعی این مواد که بر اثر مصرف مکرر کوکایین روی میدهد، سرخوشی جای خود را به اضطراب وافسردگی میدهد.
ادامه دارد ….




















سلام و خسته نباشید ویژه ای دارم خدمت جناب دکتر ویسی. مطالب مطرح شده مطالبی علمی، کاربردی و حتی مرجع میتونه باشه. موضوع اعتیاد موضوعیه که هیچ فردی که دلسوز جامعه س، نمیتونه بهش بی تفاوت باشه و در موردش کم اطلاع باشه. هر چند که مبحث طولانیه اما الحق ارزش مطلب، اونو می پوشونه.
سلام . با تشکر از دکتر ویسی واقعا این گونه مطالب بسیار مفید می باشند
لطف کنید برای دفعات آینده این مطالب را به صورت خلاصه تر قرار دهید.ممنون